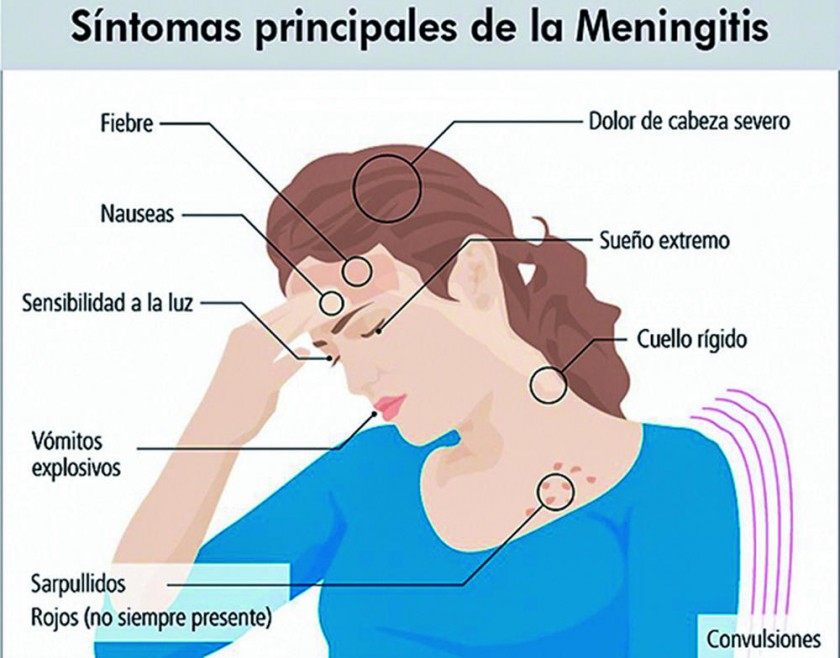
Meningitis aguda
Las meningitis, tanto asépticas como bacterianas, pueden presentarse en cualquier parte del mundo y su incidencia más bien varía según el grupo de edad, el estado previo de salud y el nivel socioeconómico.
La meningitis de etiología viral es responsable de 95-98% de todos los casos, siendo los enterovirus la causa más común de meningitis virales y el S. pneumoniae la causa más común de meningitis bacteriana en el adulto.
La primera causa bacteriana es el S. pneumoniae, seguido por N. meningitidis. Se observa un aumento de las meningitis causadas por Listeria monocytogenes, especialmente en pacientes con supresión de la inmunidad celular y en receptores de trasplantes de médula o de un órgano sólido.
En los países desarrollados la tasa de mortalidad alcanza hasta 20% en el caso de la meningitis por neumococo, y hasta 40% en personas ancianas; sin embargo, en los países en desarrollo la mortalidad es significativamente más alta, hasta 50% de todos los casos, con secuelas hasta en 60% de los sobrevivientes.
El desenlace fatal de esta enfermedad es causado frecuentemente por complicaciones neurológicas (infarto cerebral, edema, hidrocefalia o hipertensión endocraneana). Los estudios clínicos y neuropatológicos demostraron claramente que los mecanismos de defensa dentro del cerebro son ineficaces en cuanto a eliminar los microorganismos causales, y que la reacción inflamatoria al patógeno, más que el patógeno mismo, es en gran parte la responsable del daño que ocasiona la meningitis bacteriana.
El sistema nervioso central (SNC) está protegido contra la invasión bacteriana en forma efectiva por la barrera hematoencefálica y por una cubierta externa de leptomeninges y la bóveda ósea; para que un patógeno sea capaz de ocasionar infección en el SNC se requiere que haya un defecto en la barrera externa o que posea la capacidad de superar las defensas biológicas del huésped.
La meningitis aguda es un proceso fisiopatológico que se manifiesta por cambios inflamatorios en el líquido cefalorraquídeo, de menos de una semana de duración y que puede ser de causa infecciosa o no infecciosa. Cuando se produce por colonización bacteriana del espacio subaracnoideo se denomina bacteriana, supurativa o séptica. El proceso también puede ser causado por virus, sustancias químicas, medicamentos o ser parte de un proceso sistémico que produce reacción inflamatoria meníngea aguda de tipo aséptico.
En la meningitis aséptica los agentes microbiológicos causantes no suelen ser identificados por los métodos de laboratorio habituales; sin embargo, mediante la reacción en cadena de polimerasa se ha demostrado que el agente etiológico en 85-95% de los casos de meningitis viral son los enterovirus.
El líquido cefalorraquídeo (LCR) se extrae por punción lumbar para el diagnóstico del proceso inflamatorio meníngeo por estudio citoquímico y microbiológico. En la meningitis bacteriana existe aumento de la celularidad a expensas de polimorfonucleares en el 90% de los casos, con disminución de la concentración de glucosa a un valor menor de 2/3 de la glicemia central, junto con aumento de proteínas. En el manejo inicial del paciente con meningitis aguda se inicia hidratación con líquidos parenterales, teniendo cuidado de no producir sobrehidratación por la posibilidad de inducir el síndrome de secreción inadecuada de hormona antidiurética. Los analgésicos por vía oral o parenteral están indicados ante la presencia de cefalea. Se debe ofrecer soporte nutricional adecuado desde el ingreso. Los pacientes con complicaciones graves de la meningitis bacteriana como Sepsis, abscesos cerebrales, hipertensión intracraneana, enfermedad cerebrovascular, hidrocefalia o trombosis de senos venosos con deterioro de conciencia deben ser tratados en una unidad de cuidado intensivo.
Fuentes: Erick Sánchez Pérez, MD e Iván Mauricio Peña Castellanos, MD, Pontificia Universidad Javeriana