Translocación bacteriana: Las bacterias pueden migrar de un sistema a otro
Cuando la barrera intestinal se rompe y las bacterias avanzan a otros sistemas, por ejemplo, del intestinal al sistema urinario, se llama translocación bacteriana.
Cuando la barrera intestinal se rompe y las bacterias avanzan a otros sistemas, por ejemplo, del intestinal al sistema urinario, se llama translocación bacteriana. Entender este extraño fenómeno, ayuda a prevenir complicaciones graves y a valorar la importancia de mantener una microbiota equilibrada. Una barrera intestinal saludable y un sistema inmunológico fuerte
La traslocación bacteriana es un fenómeno complejo, influido por múltiples factores, pero cada vez más reconocido por la medicina moderna.
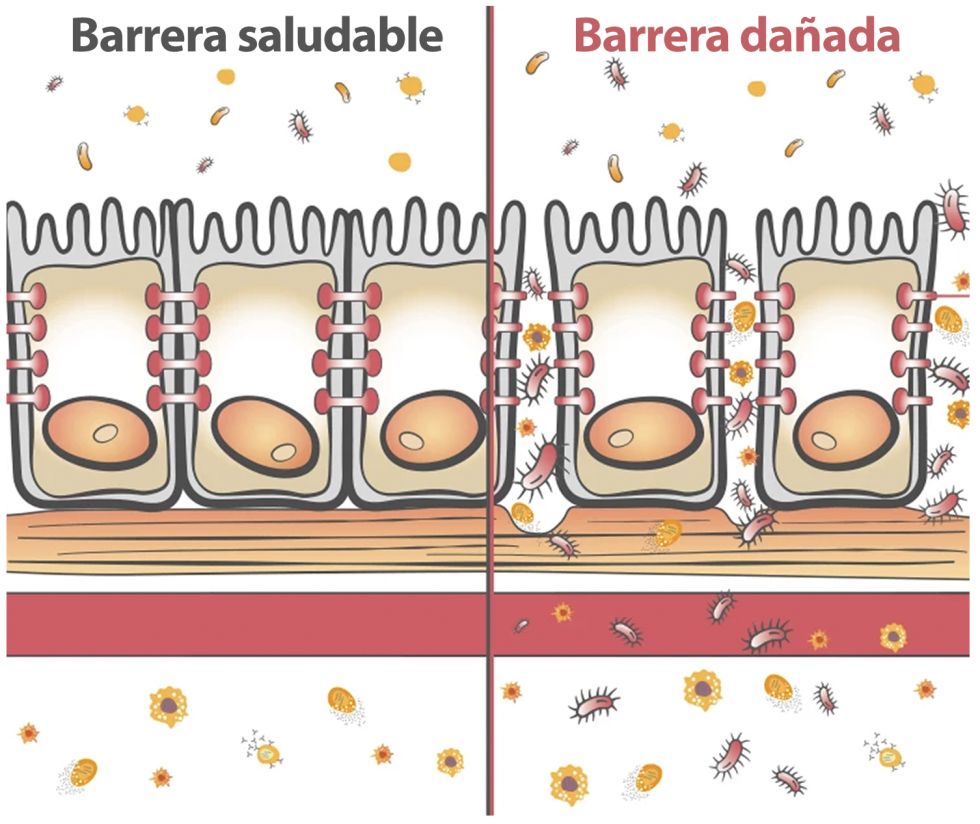
En el interior del intestino humano convive un universo microscópico de miles de millones de bacterias que, en equilibrio, cumplen funciones esenciales para la digestión y la defensa del organismo. Sin embargo, cuando esa frontera natural se debilita, puede darse un fenómeno clínico como es la translocación bacteriana. Este término describe el paso de bacterias o fragmentos bacterianos desde el intestino hacia sitios donde normalmente no deberían encontrarse, como los ganglios linfáticos, el torrente sanguíneo, otros sistemas del cuerpo o incluso diferentes órganos.
¿CÓMO OCURRE ESTE FENÓMENO?
Para que la translocación bacteriana suceda, deben fallar uno o más de los tres mecanismos que mantienen protegida la frontera intestinal:
• La integridad de la barrera intestinal, encargada de impedir que microorganismos atraviesen la pared del intestino.
• El sistema inmunológico, responsable de neutralizar cualquier agente que logre acercarse a esa barrera.
• La microbiota intestinal, que funciona como un ecosistema protector que controla el crecimiento de bacterias potencialmente dañinas.
Cuando alguna de estas defensas se altera, las bacterias encuentran la oportunidad de migrar hacia el interior del organismo.
LA DISBIOSIS ABRE LA PUERTA
Una de las causas más frecuentes es la disbiosis, es decir, el desequilibrio de la microbiota intestinal, puede ocurrir por un uso excesivo de antibióticos, dietas pobres en fibra, estrés, infecciones gastrointestinales, enfermedades crónicas o largas hospitalizaciones.
Cuando las bacterias beneficiosas disminuyen o pierden diversidad, se debilita la protección natural del intestino. Esto facilita que bacterias oportunistas proliferen, inflamen la mucosa y encuentren rutas para atravesarla.
OTRAS CAUSAS
• Cirrosis hepática. En pacientes con cirrosis, la translocación bacteriana es especialmente común. La enfermedad provoca:
• Mayor permeabilidad intestinal,
• Alteración del flujo sanguíneo portal,
• Inmunidad debilitada.
Estas condiciones crean un escenario propicio para que bacterias intestinales, como E. coli, pasen al sistema linfático o a la sangre, pudiendo desencadenar infecciones graves como la peritonitis bacteriana espontánea.
ENFERMEDADES INFLAMATORIAS INTESTINALES (EII)
En la enfermedad de Crohn y la colitis ulcerosa, la inflamación y las lesiones en la mucosa dañan directamente la barrera intestinal, haciendo más fácil el paso de microorganismos hacia el interior del cuerpo.
PANCREATITIS AGUA O TRAUMAS
En casos de pancreatitis severa, la inflamación del páncreas afecta al intestino y favorece la migración de bacterias hacia tejidos pancreáticos.
De forma similar, en traumas graves, quemaduras extensas o estados de shock, el intestino sufre falta de irrigación (isquemia), lo que deteriora su mucosa y facilita su permeabilidad.
INMUNOSUPRESIÓN
Pacientes bajo quimioterapia, trasplantes, uso prolongado de corticoides o con VIH avanzado presentan sistemas inmunológicos debilitados. Esto reduce su capacidad para contener bacterias que logran cruzar la barrera intestinal.
DESNUTRICIÓN O PREMATUREZ
En personas con desnutrición severa, la mucosa intestinal se atrofia, las defensas decaen y la translocación se hace más probable.
En neonatos prematuros, cuya microbiota e intestino aún no están desarrollados, este fenómeno puede desencadenar cuadros graves como la enterocolitis necrotizante.
EJEMPLOS CLÍNICOS
Entre los casos más representativos se encuentran:
• Migración de E. coli desde el intestino hacia la sangre en pacientes con cirrosis,
• Infección pancreática por bacterias colónicas en pancreatitis aguda,
• Bacterias como Enterococcus encontradas en ganglios linfáticos mesentéricos en cuadros inflamatorios intestinales,
• Sepsis neonatal asociada a prematurez e inmadurez intestinal.